Tennis elbow
Ο σημερινός τρόπος ζωής καθιστά αναγκαία τη συμμετοχή όλων – ενηλίκων, εφήβων και παιδιών – σε αθλητικές και γυμναστικές δραστηριότητες. Επίσης, τα προγράμματα άσκησης για τα παιδιά ( ιδιωτικά ή οργανωμένα δημόσια) περιλαμβάνουν συχνά εντατική επαναλαμβανόμενη προπόνηση, με πολλές απαιτήσεις για την αντιμετώπιση του έντονου συναγωνισμού. Αυτό έχει ως αποτέλεσμα οι νεαροί αθλητές και όχι μόνο να εκτίθενται σε κίνδυνο ποικίλων κακώσεων, με κυριότερη και συχνότερη εκείνης της «υπέρχρησης», γνωστής ως «overuse injury».
Η μορφή αυτή της κάκωσης οφείλεται στους συνεχείς μικροτραυματισμούς του μυοσκελετικού συστήματος.
Οι κακώσεις από υπερχρήση στην περιοχή του αγκώνα οφείλονται σε επανειλημμένες μικροκακώσεις της κοινής έκφυσης των εκτεινόντων ή των καμπτήρων του καρπού και των δακτύλων και σε παράλληλη λειτουργική ανεπάρκεια των μυϊκών στοιχείων, που υποστηρίζουν την άρθρωση του αγκώνα.
Η μη σωστή όμως θεραπεία του μικροτραυματισμού, που μεταπίπτει σε χρόνια μορφή και οι συχνές επαναλήψεις του οδηγούν σε κάκωση υπερχρήσης.
Στις κακώσεις αυτές περιλαμβάνονται: η έξω και έσω επικονδυλίτιδα του αγκώνα, η τενοντίτιδα του τρικεφάλου βραχιονίου, η διαχωριστική οστεοχονδρίτιδα του κονδύλου του βραχιονίου, το σύνδρομο του ωλενίου σωλήνα και το σύνδρομο του ραχιαίου (οπισθίου) μεσοστέου νεύρου.
Έξω Επικονδυλίτιδα
H έξω επικονδυλίτιδα ή αλλιώς ο αγκώνας του τενίστα (tennis elbow) είναι το πιο συχνό σύνδρομο υπερχρήσης στον αγκώνα. Αποτελεί μία παθολογική κατάσταση που εντοπίζεται στην έκφυση των εκτεινόντων μυών του καρπού στην παρακονδύλια απόφυση.
Προκαλείται ύστερα από βίαιες επαναλαμβανόμενες εκτάσεις της πηχεοκαρπικής άρθρωσης. Οι επαναλαμβανόμενες φορτίσεις των τενόντων αυτών υπό αντίσταση, όπως συμβαίνει στο χτύπημα backhand στο tennis, οδηγεί βαθμιαία σε μικρορήξεις στην έκφυση των τενόντων.
Έχει βρεθεί ότι ιδιαίτερα προσβάλλεται ο τένοντας του βραχέος κερκιδικού εκτείνοντα τον καρπό (ERCB).
Επιδημιολογία
Η έξω επικονδυλίτιδα εμφανίζεται 7 φορές πιο συχνά από την έσω επικονδυλίτιδα. Στους ερασιτέχνες αθλητές, παρατηρείται συνήθως έξω επικονδυλίτιδα (90%) και σπανιότερα έσω (10%). Αντίθετα στους επαγγελματίες αθλητές, η σχέση αντιστρέφεται και παρατηρείται 75% έσω και 25% έξω επικονδυλίτιδα. Η μέση συχνότητα στους αθλούμενους είναι 5:1 υπέρ της έξω επι κονδυλίτιδας.
Εμφανίζεται συνήθως σε αθλητές του τέννις και άλλους αθλητές, μολονότι το 95% των πασχόντων δεν ασχολούνται με τον αθλητισμό.
Η έξω επικονδυλίτιδα είναι μια πάθηση, που εμφανίζεται πολύ συχνά στο γενικό πληθυσμό ιδιαιτέρως σε άτομα που κάνουν επαναλαμβανόμενες εργασίες ,όπως πληκτρολόγηση στον Η/Υ.
Το ποσοστό στο γενικό πληθυσμό αγγίζει το 1-3%. Παρατηρείται αύξησης της συχνότητας στο 19% σε ασθενείς μεταξύ ηλικίας 35-50 ετών και συνδέεται με υψηλά επίπεδα καθώς και τη συχνότητα της δραστηριότητας. Φαίνεται να είναι πιο σοβαρή και μακροχρόνια στις γυναίκες. Το ήμισυ των αθλητών τέννις που κάνουν προπόνηση σε σύλλογο άνω των 30, εμφανίζουν έξω επικονδυλίτιδα.
Παράγοντες Κινδύνου
1) Υπερχρησία-υπερκόπωση των μυϊκών στοιχείων που υποστηρίζουν την άρθρωση του αγκώνα.
2) Λειτουργική ανεπάρκεια των μυϊκών στοιχείων που υποστηρίζουν την άρθρωση του αγκώνα.
3) Λανθασμένη τεχνική χτυπημάτων.
4) Λανθασμένη εκλογή ρακέτας (grip).
5) Απότομη αύξηση της έντασης στην προπόνηση.
6) Κακή μυϊκή συνέργεια (μυϊκή ανισορροπία καμπτήρων-εκτεινόντων).
7) Αύξηση της τάσης των χορδών σε υπερβολικό βαθμό.
8) Οι υπερβολικά χρησιμοποιημένες ή βρεγμένες μπάλες.
Συμπτωματολογία – Κλινική Εικόνα
Στην έξω επικονδυλίτιδα, παρατηρείται:
- Φλεγμονή με τη συνοδεία οιδήματος στην έξω επιφάνεια του αγκώνα (παρακονδύλια απόφυση).
- Ευαισθησία του έξω επικόνδυλου και του εκτατικού μυϊκού συστήματος του πήχη.
- Πόνος σε περιστροφικές κινήσεις και κινήσεις γροθιάς, ο οποίος μειώνεται όταν κάμπτεται ο αγκώνας.
- Πόνος σε backhand χτύπημα, συνήθως σε ανώριμους παίχτες.
- Δυσκαμψία των εκτεινόντων μυών στο αντιβράχιο και τον καρπό.
- Μυϊκή ανισορροπία και επακόλουθη αδυναμία του αγκώνα με κινητικά προβλήματα.
Ο πόνος επιτείνεται με τις κινήσεις έκτασης του καρπού στη διάρκεια της άσκησης αλλά και κατά τις καθημερινές ασχολίες, που απαιτούν υπτιασμό και πρηνισμό του αντιβραχίου, σφίξιμο καρπού – παλάμης και στροφικές κινήσεις, όπως το κλείσιμο της βρύσης και η άρση βάρους ή η ανύψωση ενός φλιτζανιού καφέ (τεστ του φλιτζανιού του καφέ).
Οι ακτινογραφίες συχνά είναι φυσιολογικές, αλλά σε πολλές περιπτώσεις μπορεί να δείξουν σημάδια στον έξω επικόνδυλο ή ασβεστοποίηση του κοινού εκτείνων τένοντα. Η μαγνητική (MRI) σπάνια, είναι απαραίτητη αλλά μπορεί να αποκαλύψει αλλαγές σχετικά με την σταθερότητα των εκτεινόντων μυών του καρπού.
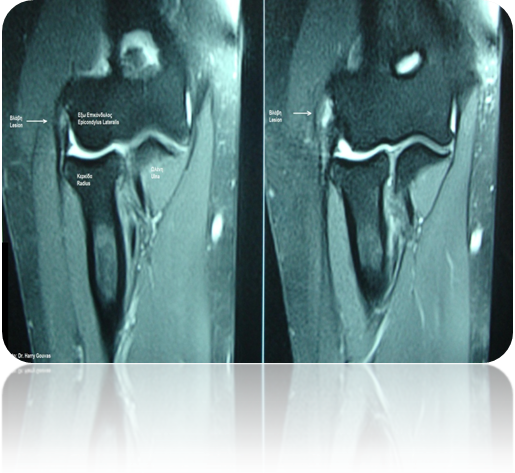
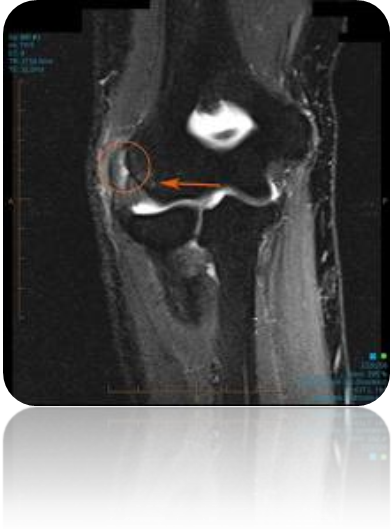
Πρόγραμμα Αποκατάστασης
Η φάση της αποκατάστασης χωρίζεται σε 4 επιμέρους φάσεις:
- Φάση I: Άμεση φάση κίνησης
- Φάση II: Ενδιάμεση φάση ( πλήρες εύρος, ελάχιστος πόνος, φυσιολογική μυϊκή δύναμη)
- Φάση III: Προχωρημένο στάδιο ενδυνάμωσης
- Φάση IV: Επιστροφή στις καθημερινές δραστηριότητες
Φάση Ι
Η πρώτη φάση της αποκατάστασης έχεις ως στόχο την:
- Μείωση του πόνου και της φλεγμονής.
- Πρόληψη μυϊκής ατροφίας.
- Ελαχιστοποίηση των επιπτώσεων της ακινητοποίησης.
- Επανάκτηση του εύρους κίνησης χωρίς πόνο.
Έτσι στην πρώιμη φάση της αποκατάστασης, επικεντρωνόμαστε στη μείωση της φλεγμονής και μετέπειτα του πόνου καθώς και στην πρόληψη της μυϊκής ατροφίας.
Τεχνικές κινητοποίησης όπως έλξεις Ι-ΙΙ βαθμού μπορούν να χρησιμοποιηθούν για τη μείωση του πόνου. Κρυοθεραπεία και διέγερση υψηλής τάσης, μπορούν να εφαρμοσθούν όπως απαιτείται για περαιτέρω μείωση της φλεγμονής. Από τη στιγμή που υποχωρήσει η οξεία φλεγμονώδης κατάσταση, θερμά επιθέματα, υδροκινησιοθεραπεία σε ζεστό νερό και υπέρηχα κύματα μπορούν να χρησιμοποιηθούν κατά την έναρξη της θεραπείας για την προετοιμασία του ιστού για επιμήκυνση και βελτίωση της εκτασιμότητας της κάψουλας και των μυοτενόντιων δομών.
Η πρώιμη φάση της αποκατάστασης επικεντρώνεται στην ενεργοποίηση των μυών και την καθυστέρηση της μυϊκής ατροφίας.
- Ισομετρικές ασκήσεις εκτελούνται αρχικά για τους καμπτήρες και τους εκτείνοντες μυς του αγκώνα καθώς και για τον καρπό (έκταση,κάμψη,υπτιασμός,πρηνισμός).
- Ισομετρικές ασκήσεις για την άρθρωση του ώμου, μπορεί να εκτελεστούν κατά τη διάρκεια αυτή της φάσης με προσοχή για αποφυγή εσωτερικών/εξωτερικών δυνάμεων περιστροφής, εάν αυτές είναι επώδυνες.
Ρυθμικές ασκήσεις σταθεροποίησης στον ώμο, για την κάμψη/έκταση-οριζόντια απαγωγή/προσαγωγή-έσω/έξω στροφή και ασκήσεις κάμψης/έκτασης/υπτιασμού/πρηνισμού εκτελούνται για την επανάκτηση της ιδιοδεκτικότητας και του νευρομυϊκού ελέγχου του επικείμενου άνω άκρου.
Φάση ΙΙ
Οι στόχοι σε αυτήν τη φάση της αποκατάστασης, είναι:
- Ισχυροποίηση του αγκώνα και την ενίσχυση της κινητικότητας των άνω άκρων.
- Βελτίωση της μυϊκής δύναμης και αντοχής.
- Επανάκτηση του νευρομυϊκού ελέγχου.
Η ενδιάμεση φάση, όπως ονομάζεται ξεκινάει όταν ο ασθενής επανακτήσει το πλήρες εύρος στις κινήσεις του, ο πόνος και η ευαισθησία έχουν υποχωρήσει πλήρως και όταν οι καμπτήρες και εκτείνοντες μυς του αγκώνα έχουν αποκτήσει την απαιτούμενη δύναμη και αντοχή. Σ’ αυτήν τη φάση δίνεται έμφαση στην ενίσχυση της κινητικότητας αρχικά του αγκώνα και κατ’ επέκταση όλου του άνω άκρου, στη βελτίωση της μυϊκής αντοχής και δύναμης και την αποκατάσταση του νευρομυϊκού ελέγχου της άρθρωσης του αγκώνα.
Οι ασκήσεις ενδυνάμωσης εξελίσσονται κατά τη διάρκεια αυτής της φάσης και περιλαμβάνουν:
- Ισοτονικές συσπάσεις, αρχίζοντας με ομόκεντρες και προχωρώντας σε έκκεντρες συσπάσεις.
- Έμφαση δίνεται στην κάμψη και στην έκταση του αγκώνα, στην κάμψη και την έκταση του καρπού και στον πρηνισμό και υπτιασμό του πήχη.
- Δίνεται ιδιαίτερη έμφαση στην ενδυνάμωση των στροφέων του ώμου και της ωμοπλάτης ( ελάσσων/μείζων στρογγύλος, υπερακάνθιος, υπακάνθιος).



Οι ασκήσεις νευρομυϊκού ελέγχου ξεκινάει σ’ αυτήν τη φάση, με σκοπό να ενισχυθεί η ικανότητα του μυ να ελέγχει και να προσαρμόζει την άρθρωση κατά τη διάρκεια των αθλητικών δραστηριοτήτων.
Εφαρμόζονται ασκήσεις ιδιοδεκτικής νευρομυϊκής διευκόλυνσης με ρυθμική σταθεροποιήση και αντίστροφη αντίσταση στην κάμψη του αγκώνα και του καρπού.
Φάση ΙΙΙ
Η τρίτη φάση του προγράμματος αποκατάστασης περιλαμβάνει δραστηριότητες και ασκήσεις, με στόχο την προετοιμασία του ασθενούς ή του αθλητή για επάνοδο στις καθημερινές δραστηριότητες ή τη συμμετοχή του στις απαιτητικές αθλητικές δραστηριότητες.
Κριτήρια για προώθηση σε αυτήν τη φάση της αποκατάστασης:
- Πλήρες και χωρίς πόνο εύρος κίνησης.
- Έλλειψη πόνου και ευαισθησίας.
- Δύναμη τουλάχιστον 70% του ετερόπλευρου σκέλους.
Στόχοι της Φάσης III
- Αύξηση της δύναμης στα λειτουργικά επίπεδα.
- Αύξηση της αντοχής στα λειτουργικά επίπεδα.
- Ενίσχυση του νευρομυϊκού ελέγχου.
Εξελιγμένες δραστηριότητες κατά τη διάρκεια αυτής της φάσης περιλαμβάνουν ασκήσεις που δίνουν έμφαση στην υψηλή ταχύτητα καθώς και στις έκκεντρες-πλειομετρικές δραστηριότητες.
Πιο αναλυτικά:
- Ασκήσεις κάμψης στον αγκώνα μπορεί να γίνουν με ελαστικούς ιμάντες αντίστασης για να δοθεί έμφαση στις αργές και γρήγορες ομόκεντρες και έκκεντρες συσπάσεις.
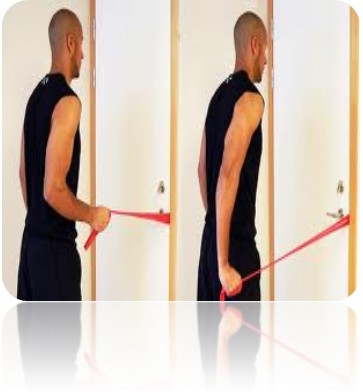
- Χειροκίνητη αντίσταση μπορεί να εφαρμοσθεί στους καμπτήρες μύες του αγκώνα για την επιτυχία των ομόκεντρων-έκκεντρων συσπάσεων.
- Οι ασκήσεις καθώς εξελίσσονται ,πραγματοποιούνται και με μηχανήματα βάρους αρχίζοντας με πρέσα στήθους, κωπηλατική σε καθιστή θέση και ασκήσεις pull-down για τον πλατύ ραχιαίο μυ.
Ο τρικέφαλος μυς ασκείται πρωτίστως λόγω της σημασίας που έχει κατά τη φάση της επιτάχυνσης στο πρότυπο της ρίψης.
Οι πλειομετρικές ασκήσεις θα βοηθήσουν εξαιρετικά στην ισχυροποίηση του αγκώνα. Εκτελούνται με μπάλα σταθερού βάρους αναλόγως τις απαιτήσεις κατά τα τελευταία στάδια της φάσης για την εκπαίδευση του ώμου και του αγκώνα να απαπτυχθούν και να αντέχουν σε υψηλά επίπεδα.

Αρχικά:
- Εκτελούνται με τα δύο χέρια να περνάνε τη μπάλα από το στήθος είτε πετώντας τη μπάλα από πλευρά σε πλευρά είτε κάνοντας κύκλους με τη μπάλα πάνω από το κεφάλι.
- Στην εξέλιξη τους, πραγματοποιούνται με τη μπάλα στο ένα χέρι με έσω/έξω στροφές σε 0ο απαγωγής.
- Στο τέλος, εκτελούνται πλειομετρικές ασκήσεις με την μπάλα για το αντιβράχιο και τον καρπό με λαβές και διάφορα κτυπήματα.
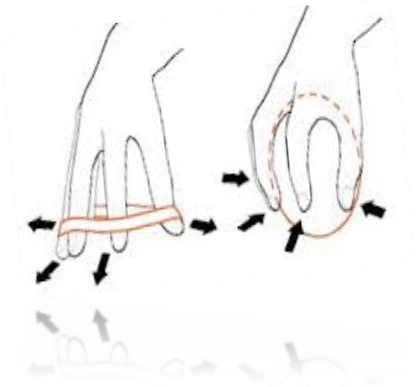
Οι κάμψεις του καρπού με στροφή και οι λαβές έκτασης είναι πολύ σημαντικές να γίνονται σε ένα πρόγραμμα αποκατάστασης διότι ενισχύουν σημαντικά το μυϊκό σύστημα του αντιβράχιου και του χεριού γενικώς.
Φάση IV
Η τελική φάση του προγράμματος αποκατάστασης, η επιστροφή στις δραστηριότητες, επιτρέπει στον ασθενή προοδευτικά να επιστρέψει σε πλήρη δράση ή στον αθλητή να επιστρέψει στο επίπεδο ανταγωνισμού που βρισκόταν.
Στόχοι Φάσης IV
- Πρόγραμμα προσαρμοσμένο στις ατομικές λειτουργικές ανάγκες.
- Επιστροφή σε πλήρη δραστηριότητα.
Πριν ξεκινήσει το πρόγραμμα σε αυτή τη φάση, ο ασθενής πρέπει να επιδείξει πλήρες εύρος κίνησης σε όλες τις κινήσεις που αφορούν το επικείμενο άκρο χωρίς καθόλου πόνο και ευαισθησία.
Εκτελούνται πολλά ισοκινητικά τεστ, των οποίων τα αποτελέσματα δείχνουν το βαθμό ετοιμότητας του αθλητή ώστε να μπει στο απαιτούμενο αθλητικό πρόγραμμα στη συνέχεια.


